呼吸器外科部
2026年(令和8年)1月改訂
概要
特色・ごあいさつ
当科の特徴は、全手術のおよそ85%程度の手術を低侵襲手術(従来式胸腔鏡、ロボット胸腔鏡)で実施しながら、同時に従来式開胸手術や拡大開胸手術まで幅広い術式を実施可能であること、また対象疾患では早期肺癌から局所進行肺癌、縦隔腫瘍、転移性肺腫瘍、胸部原発希少癌・肉腫や転移性胸部腫瘍など幅広い疾患に対応した外科治療を展開していることです。
術式の中心となる低侵襲胸腔鏡手術は開胸手術と視野の整合性を保つ「対面モニター式」胸腔鏡手術を2012年より実施してまいりました.また近年台頭しているロボット支援式胸部手術は2019年より実施しており、開胸・胸腔鏡手術と視野の整合性を保つ方法を確立して「愛知がん式ロボット手術」として全国的に知られています。一般的なロボット肺癌手術では皮切数が5個であることに対して、「愛知がん式」は皮切数が4個以下で、視野の良さと低侵襲性を追求したものです。
肺癌外科の展望からは、肺温存区域切除術、分子標的薬治療後・免疫薬剤治療後・化学放射線治療後など各種治療後の手術、サルベージ(手術以外に方法がない救済的)手術,再手術・残存肺葉切除術などが確実に増えてまいります。これらの手術は、これからの呼吸器腫瘍外科領域のメインテーマのひとつです。当科ではこれまでに肺尖部肺癌手術,サルコーマ(肉腫)センター胸郭軟部腫瘍手術,転移性胸部腫瘍サルベージ手術,特殊な縦隔悪性胚細胞腫瘍手術などの拡大手術も多く実施しており、胸腔鏡・ロボット低侵襲手術を主軸に多種の手術を実施しながら、腫瘍学的・体への負担・整容性など様々な観点から高質を目指した胸部腫瘍外科の砦として、地域の患者さんと先生方に貢献させていただけるよう研鑽を積んでまいります。

坂倉 範昭 部長
概要
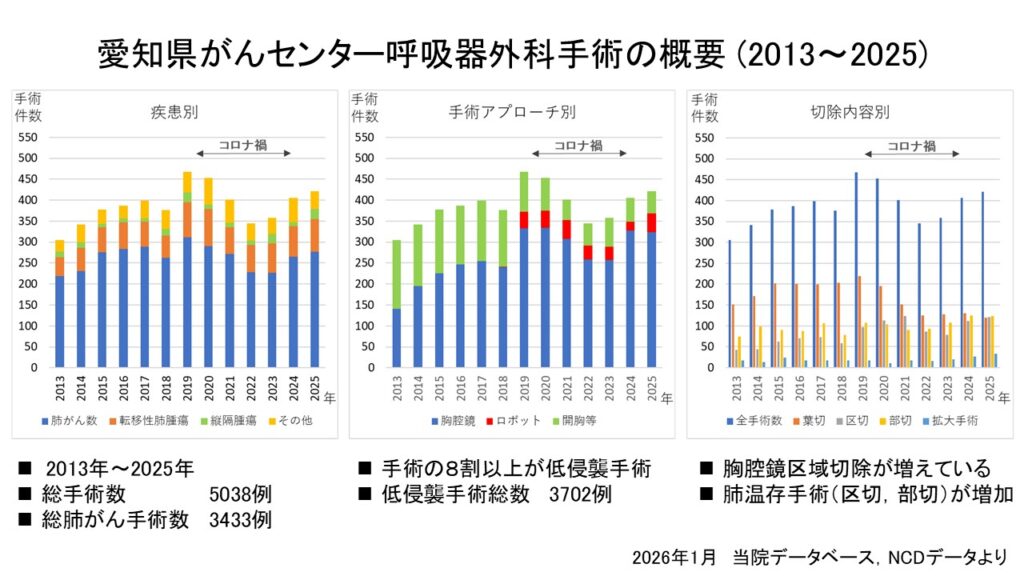
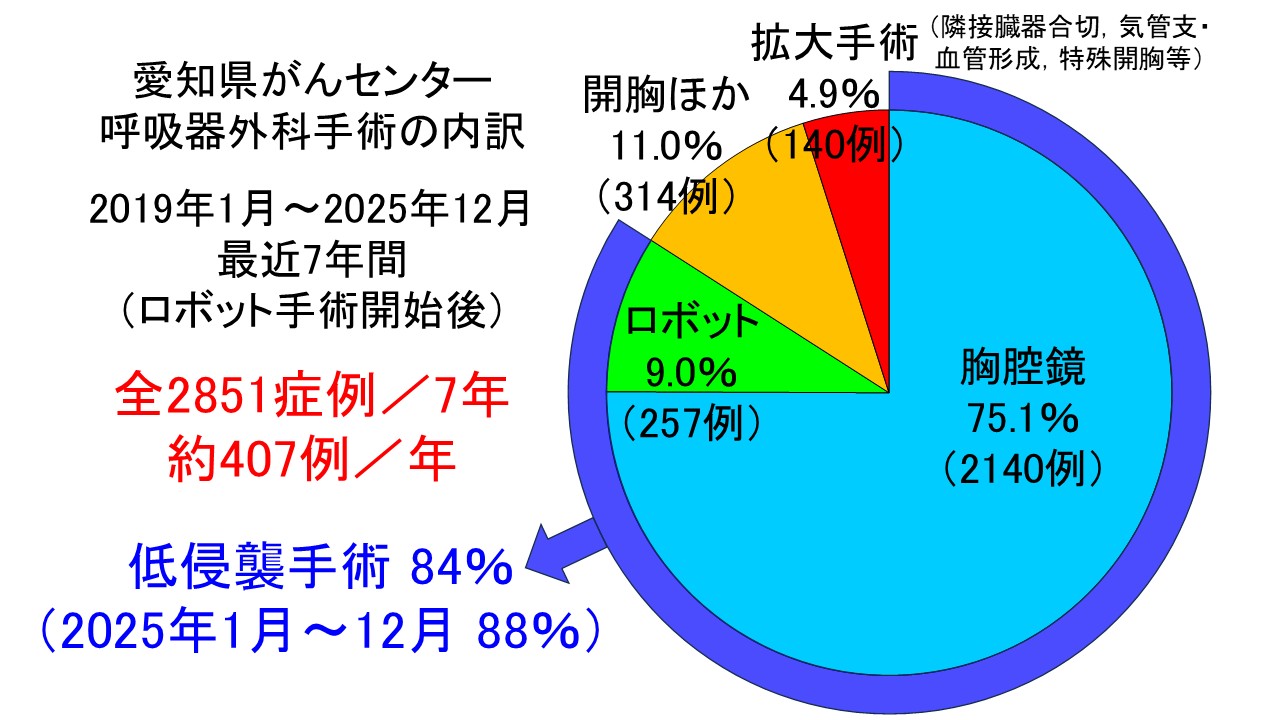
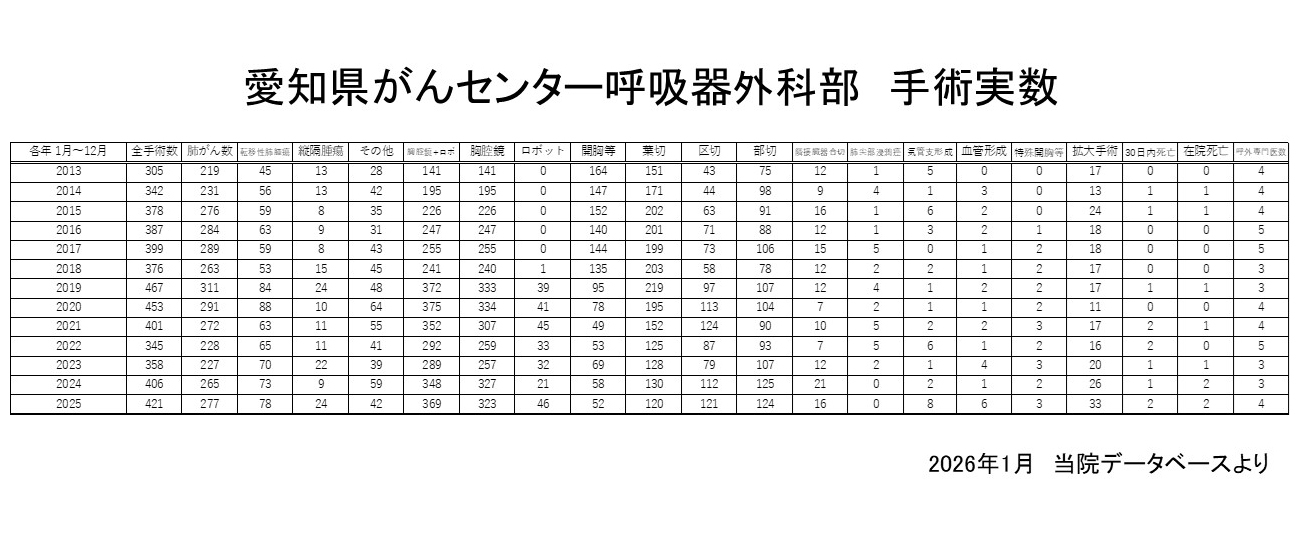
- 2019年1月(ロボット手術開始)~2025年12月(最近7年間)の総手術症例数は2851例(平均407例/年)、胸腔鏡手術75%、ロボット手術9%(低侵襲手術84%)、開胸手術16%など。
- 2025年1月~12月の総手術件数421例、肺がん277例、胸腔鏡323例、ロボット46例、低侵襲手術(胸腔鏡・ロボット)369例(88%)。
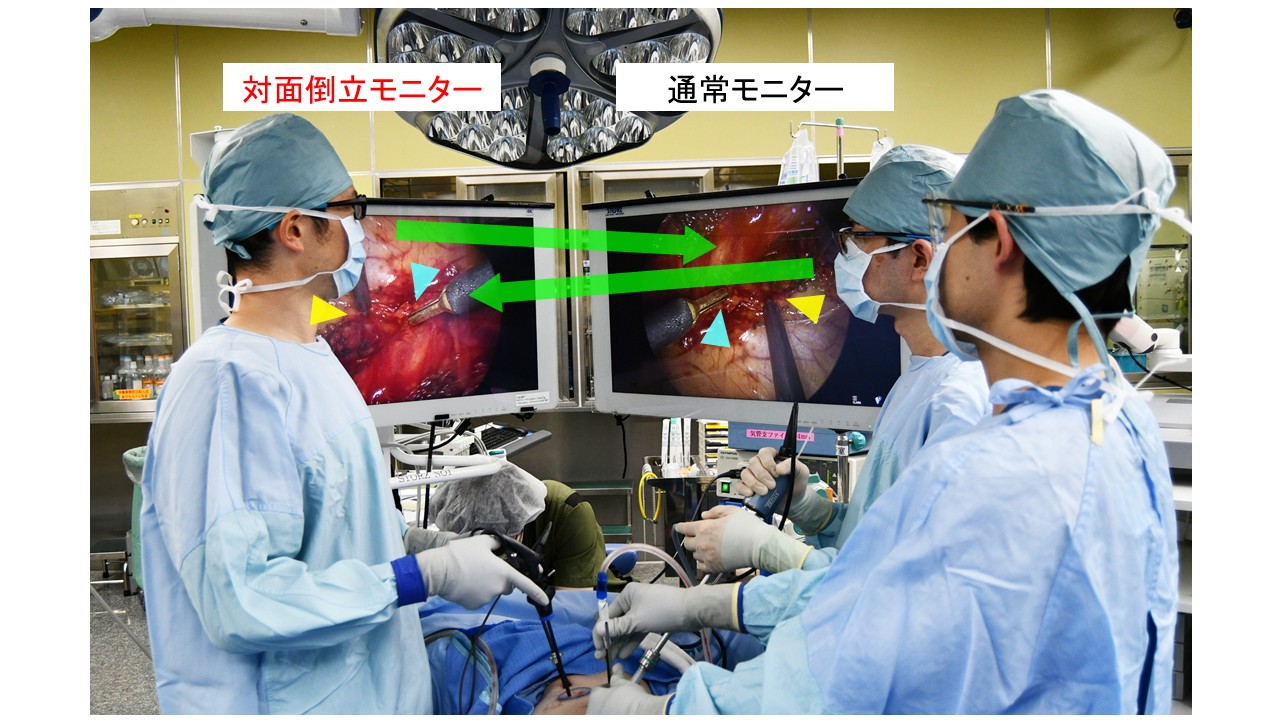
- 胸腔鏡手術は、虎ノ門病院・がん研有明病院の流れを汲む4ポート対面倒立モニター式を基本術式としている。
- 胸腔鏡/ロボット手術の標準的な経過は、1~2日前入院、手術当日に食事摂取と離床を開始、当日または1日目にドレーン抜去、3~4日目(中央値で葉切・区切4日、部切3日)に退院。超早期離床プロトコールで合併症の予防に努める。
- 新しく標準術式となりつつある肺区域切除を長年胸腔鏡で実施してきた。
- 開胸手術ではVMST(Vertical Muscle Split/Sparing Thoracotomy)法と呼ぶ垂直腋窩低侵襲アプローチを伝統的に実施、また進行した病態に対する拡大開胸手術など、病態・病期に合った手術を実施可能。
- 台頭するロボット手術は2019年から開始。胸腔鏡手術や開胸手術と視野や手順の整合性を保つよう、腋窩ポート配置と対面モニターを応用した『対面モニター開胸視野式』ロボットアプローチ(OTVA;Open Thoracotomy View Approach)法を研究。胸腔鏡・開胸・ロボットの3術式で視野と手順を統一し整合性を持たせていることが特徴。一般的なロボット手術(5ポート法)よりポート数が少なく(4ポート)低侵襲性を追求している。
- 小型肺病変の切除法として、インジゴカルミン・リピオドール・インドシアニングリーン局注による蛍光肺マーキングを工夫、肺血管構造3次元画像と合わせて、精度の高い肺区域切除・肺部分切除を多く実施している。
- 局所進行肺がんの治療ではがん免疫療法であるニボルマブ・ペムブロリズマブ併用術前化学免疫療法後の手術という新しい治療戦略を積極的に実臨床へ導入し、東海地区では最多の症例数。
- 当院のサルコーマ(肉腫)センター、薬物療法科に集約される特徴的な希少腫瘍疾患(軟部肉腫や縦隔胚細胞腫瘍)に対する特殊胸部手術を多く実施している。
- 心臓血管領域に関連する胸部腫瘍では、名古屋市立大学病院心臓血管外科、東部医療センター心臓血管外科と連携し合同手術を実施している。
- 研究所との共同研究における近年のトピックとしては特に、厚生労働省「全ゲノム解析等実行計画」に基づいて肺腫瘍組織・縦隔腫瘍組織を多く提供している。
手術実数
手術の内訳(2019年1月~2025年12月)
手術実数の詳細
呼吸器外科部の実臨床をビジュアルでご紹介します
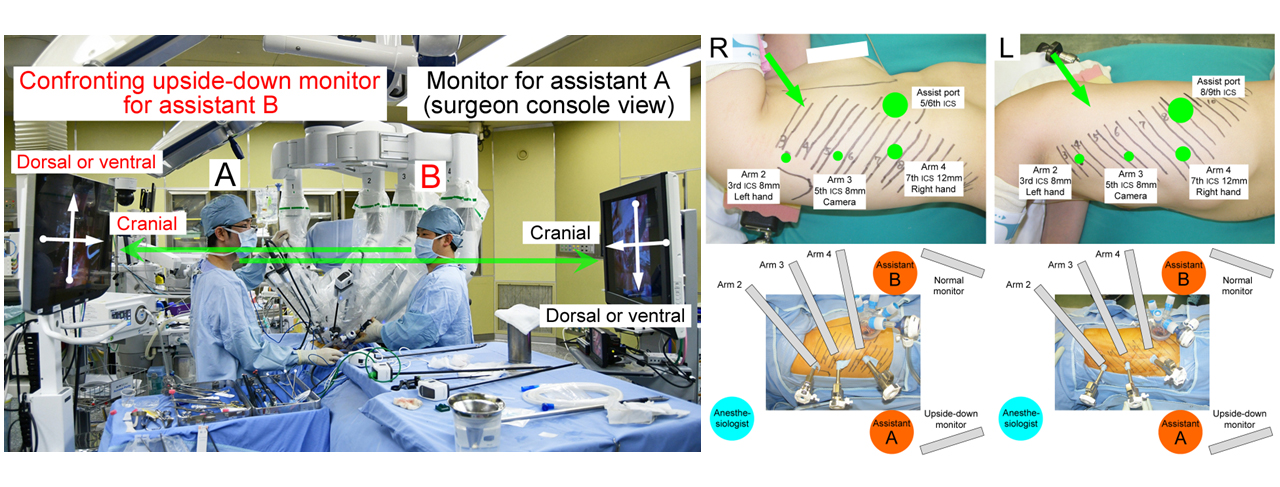
対面モニター式胸腔鏡手術
- 当科の胸腔鏡手術は、虎ノ門病院・がん研有明病院の流れを汲む4ポート対面倒立モニター式である(下図)。術者は通常モニターを、2名の助手は対面倒立モニターを見ている。対面倒立モニターの映像は通常モニターと上下逆さまとなっており、操作には経験を要するが、術者と助手それぞれが、開胸手術と同じ、胸腔を直接見下ろすように俯瞰(ふかん)した視野を得ることができる優れた胸腔鏡アプローチ法である。緑矢印は術者と助手の視線方向、色矢頭がそれぞれ同じ部位を示す。
- 当科の主要術式であり、全手術の75%を本法で実施している。
ロボット式胸腔鏡手術
- 近年増えているロボット手術は2019年から実施している。当科の胸腔鏡手術・開胸手術と視野や手順の整合性を保つよう、腋窩ポート配置と対面モニターを応用した『対面モニター開胸視野式』ロボットアプローチ(OTVA;Open Thoracotomy View Approach)法を研究(図左上)。胸腔鏡・開胸・ロボットの3術式で視野と手順を統一し整合性を持たせていることが特徴。一般的なロボット手術(5ポート法)よりポート数が少なく(4ポート)低侵襲性を追求している(図右上)。
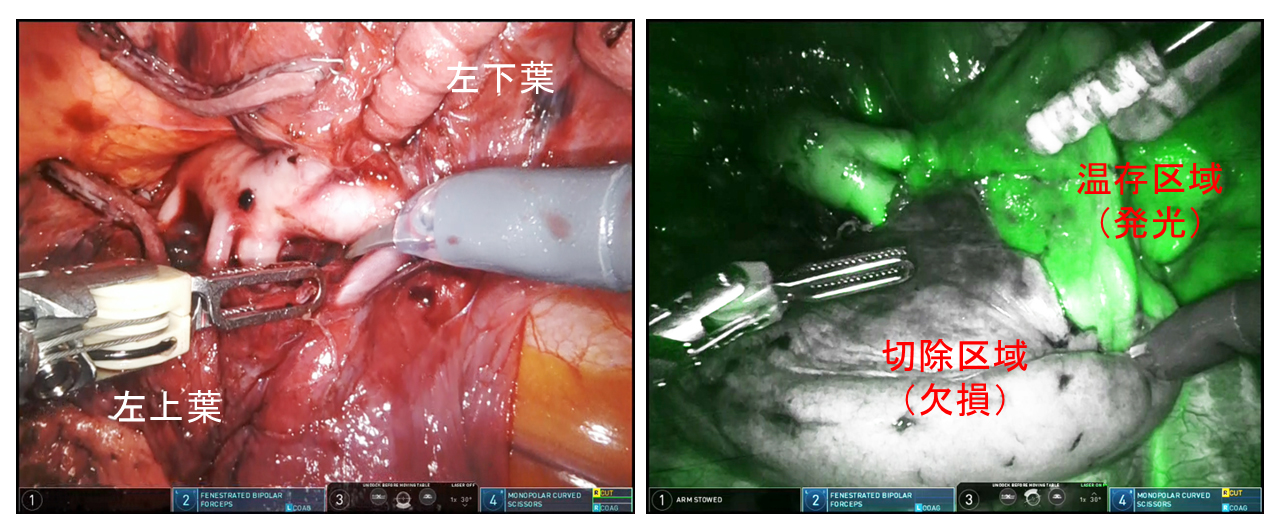
- ロボット手術の術野は極めて鮮明で術者は立体視をして手術をすることができる(図左下:左上葉肺動脈のはく離)。
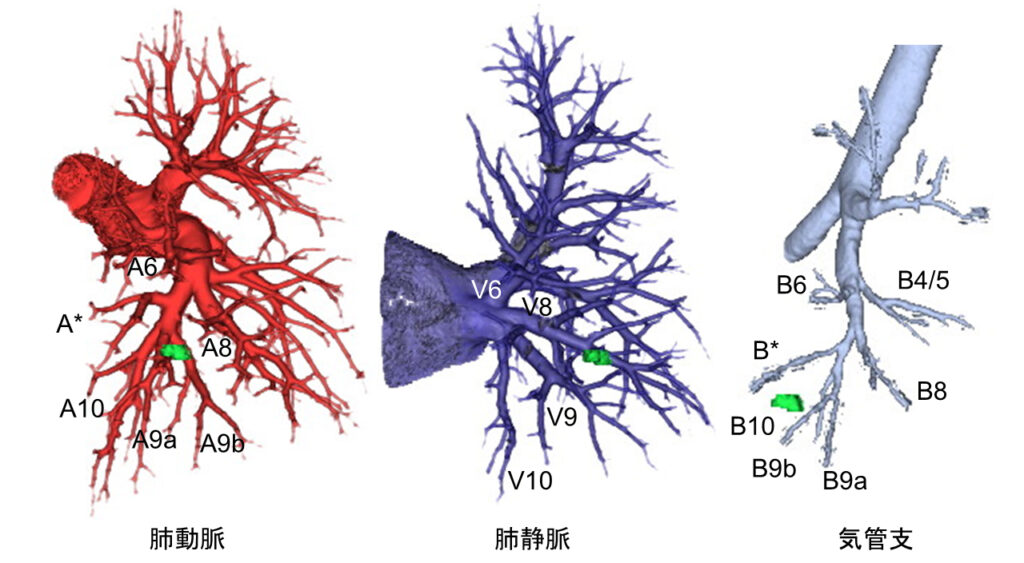
- 区域切除では切離する肺区域の肺動静脈気管支を処理してから蛍光色素(ICG)を静注しロボットカメラで観察すると、切離する区域が欠損し温存する区域が鮮明に発光する(図右下:右下葉区域を同定しているところ)。
Sakakura N, et al. Robotic open-thoracotomy-view approach using vertical port placement and confronting monitor setting. ICVTS 2021
Sakakura N, et al. Three-arm, robotic open-thoracotomy-view approach: Focusing on segmentectomy. J Pers Med 2022 (ビデオ)
Sakakura N, et al. Emergency rollout and conversion procedures during the three-arm robotic open-thoracotomy-view approach. ICVTS 2022
Sakakura N, et al. Port Placement Variations for Robotic Lung Resection: Focusing on Open-Thoracotomy-View Techniques, and More. J Pers Med 2023
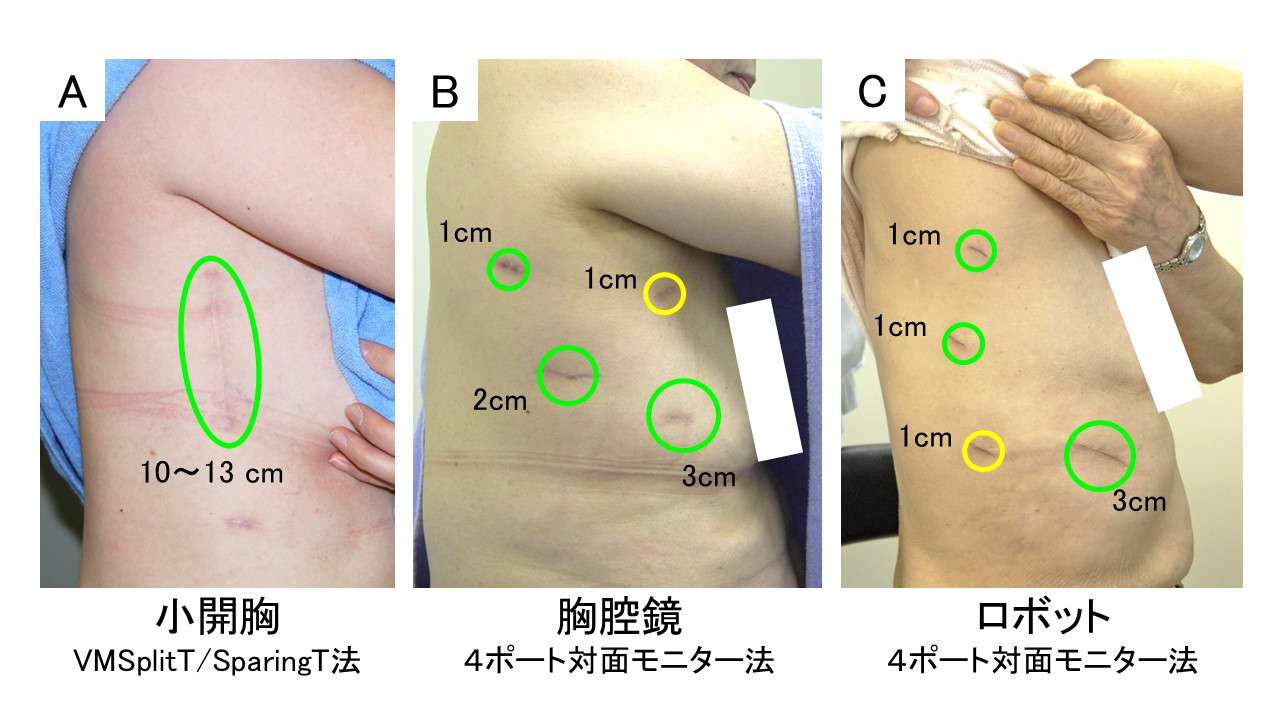
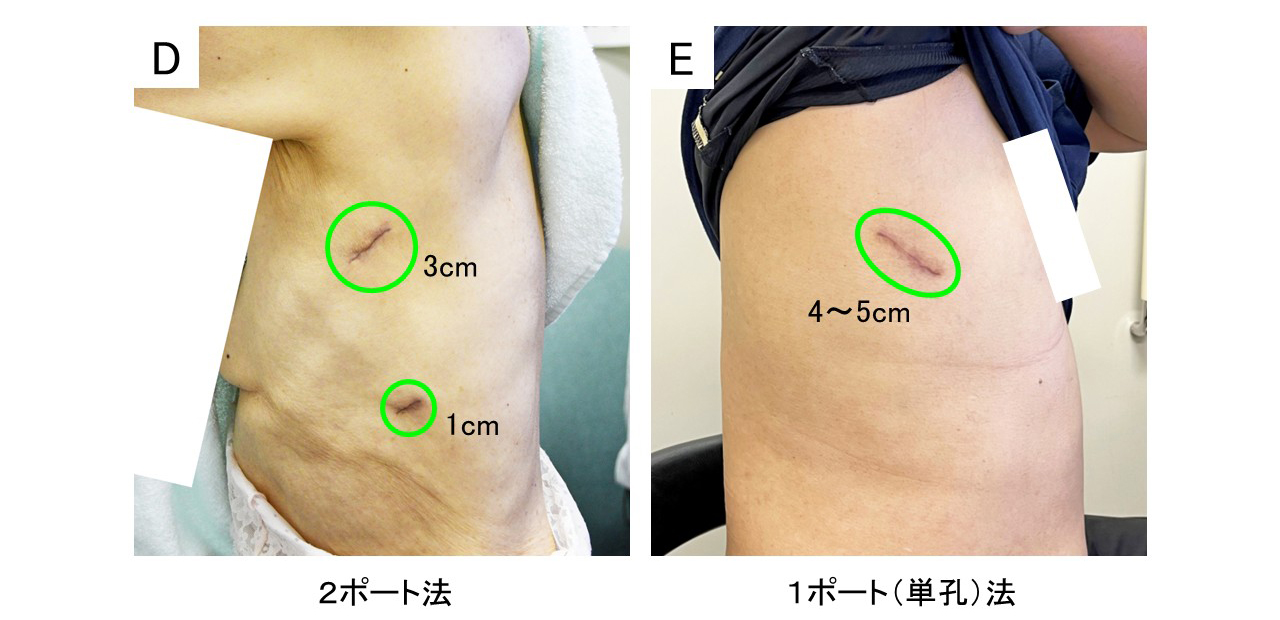
創部
- 開胸手術ではVMST(Vertical Muscle Split/Sparing Thoracotomy)法と呼ぶ垂直腋窩低侵襲アプローチを2000年頃より現在まで伝統的に実施している。広背筋・前鋸筋といった胸郭の主要骨格筋を切らず肋骨も切らない開胸法で、術後経過も胸腔鏡手術と大きな差がない。リンパ節転移を伴う局所進行がんや再手術症例、触診が必須など開胸を要する症例での選択肢としている(図A)。
- 肺葉切除や肺区域切除における胸腔鏡(図B)とロボット(図C)手術では黄色ポートの位置が異なるのみで他は同じである。一般的なロボット手術は5ポートであるが当科では4ポートとして工夫し、低侵襲性を追求している。
- 減孔(2ポート)法(図D)、単孔(シングルポート)法(図E)は当科においてはオプションとしている。リンパ節転移のないごく早期の肺病変で条件の特によいものを選んで実施している。
周術期がん免疫・化学療法(新治療)
- 局所進行肺がんの治療では、がん免疫療法である免疫チェックポイント阻害剤(ニボルマブ・ペムブロリズマブ・デュルバルマブ)併用術前化学免疫療法後の手術(新治療)を積極的に臨床導入している。
- がん免疫のマーカーである腫瘍PD-L1(免疫細胞であるTリンパ球の表面にあるProgrammed Death-Ligand 1タンパク分子)発現が高いもので有効性が高い。手術の低侵襲化や温存できる臓器の範囲が広がるなどが期待され、治療後の生存率もこれまでの化学療法の併用のみより向上している。
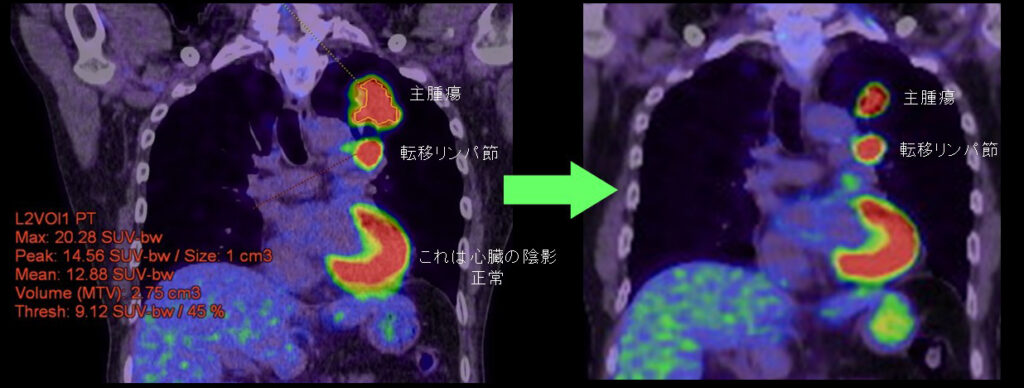
【症例1】下図左)右上葉の病変は胸壁に接し肺門と縦隔リンパ節転移もあり cT3N2M0 IIIB期。はじめから手術を行うと胸壁操作や血管・気管支形成等を要する複雑手術となる可能性がある。免疫チェックポイント阻害剤併用化学療法後、右)腫瘍や転移リンパ節がほぼ消失し通常の上葉切除でわずかに残った病変を摘出して完全切除し得た。(同様の病態で同様の結果を保証するものではありません。)
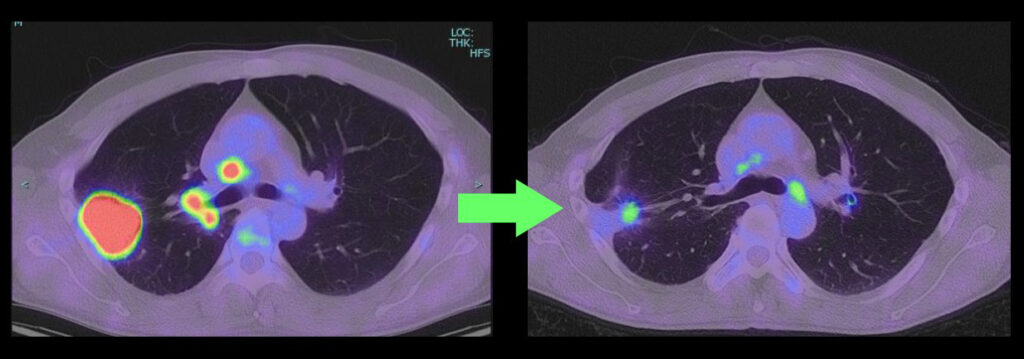
【症例2】下図左)右上葉の大きな病変が縦隔に近接し一部が縦隔側へ浸潤する。cT4N0-1M0 IIIA期相当と考えられ、この時点でも手術は可能であるが、はじめから手術を行うと大きな開胸による右上葉切除と縦隔隣接臓器の合併切除が見込まれる。免疫チェックポイント阻害剤併用化学療法後、右)腫瘍がほぼ消失し胸腔鏡による低侵襲アプローチで右上葉切除のわずかに残った病変を摘出して完全切除。(同様の病態で同様の結果を保証するものではありません。)
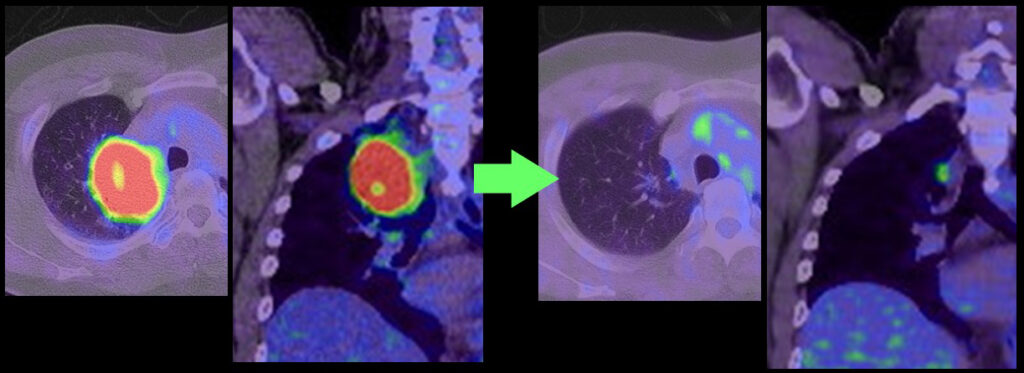
【症例3】下図左)右上葉から中葉にかけて大きな病変が存在し胸壁にも接している。cT4N0M0 IIIA期相当で、この時点でも手術による摘出は可能であるが、はじめから手術を行うと開胸による右上中葉切除、あるいは、右上葉切除と中葉の半分程度を合併切除する必要がある(赤ライン)。化学免疫療法後、右)腫瘍がよく消退し、胸腔鏡で右上葉切除の残った病変を摘出(水色ライン)し得て、低侵襲に完全切除し得た。(同様の病態で同様の結果を保証するものではありません。)
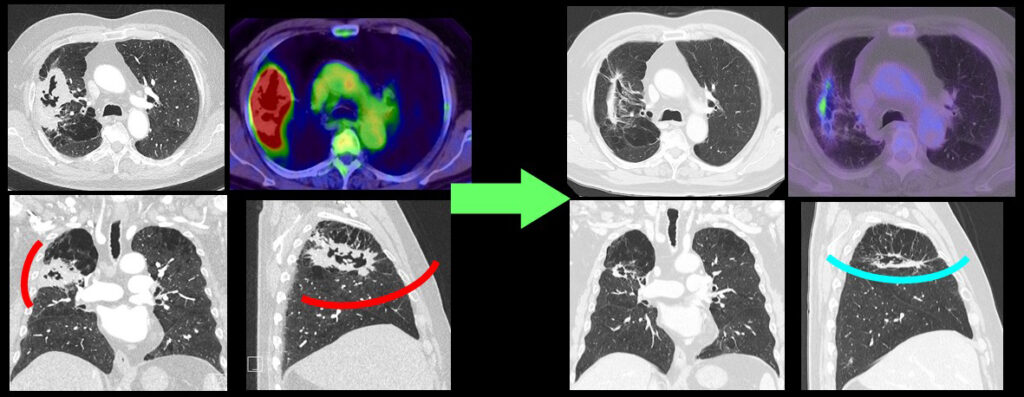
【症例4】下図左)左上葉の主病変は肺門~縦隔に転移しcT2bN1~2M0 IIB~IIIA期相当である。化学免疫療法実施後、右)腫瘍は少し小さくなっているが、転移リンパ節はそのまま残っている。この症例は上記3例に比べると反応が乏しく、気管支形成と血管形成を併用した複雑な左上葉切除を行った。完全切除が得られ、術後の補助化学療法を実施している。(同様の病態で同様の結果を保証するものではありません。)
- これらの例のように画像上は似たように見えても反応は患者さんごとに大きく異なり、複雑な手術を要することも多い。
- 一方で、効果の乏しい患者さんや、少ないながら免疫療法による副作用(手術前後での重篤なものはおよそ5%),手術のタイミングが遅くなる、手術ができなくなる場合もありうるなど、新しい治療ならではの問題点があり、専門的な施設でよく相談して進めていく必要がある。
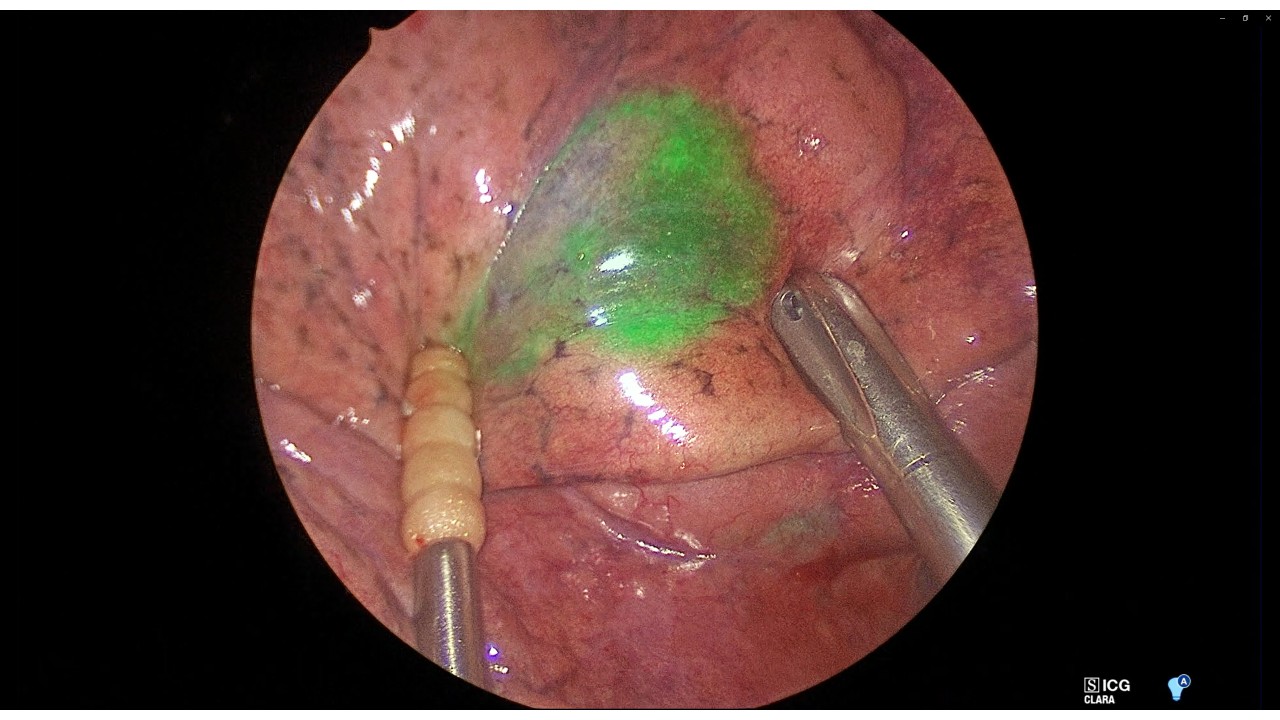
小型肺病変のマーキング技術
- 健診で見つかる小型肺病変(図左上)をどうしたらよいかというご相談はもっとも多いご相談のひとつである。肺の表面はツルツルで、なにもせずに手術室で病変がどこにあるかを定めることは難しく、肺のマーキング技術が必要となる。マーキング技術がないと、小型の病変を切除するために、かえって無駄に大きく肺を切除してしまったり、切除し損ねたりする恐れがあり、小型病変の切除では安全で明瞭な病変位置のマーキング技術が必須である。
- 当科では蛍光色素によるCTガイド肺マーキング法(ICGオーバーレイ法)を考案し多く実施してきた(図右上)。本法は合併症がほぼなく安全に実施でき、明瞭な発光として病変位置を同定でき(図中)、病変位置が大変わかりやすい。この技術によって胸腔鏡やロボットによる正確な肺部分切除・肺区域切除を行うことができる。当科の得意とするところである。
- このマーキングと肺血管気管支構造(図下)とを組み合わせることで、切除範囲を立体的にイメージし精緻な手術を行っている。
- 淡い小型病変では本当に切除が必要かという判断も大変難しいため、さまざまな観点から方針を決めていくことが必要である。

入院中・手術前後・退院までの経過
- 当科の手術前後での入院中の経過について示す。下図は、もっとも多い胸腔鏡・ロボット手術の周術期管理について示すものである。当科の特徴のひとつは「超」早期離床プログラム(Super Early Mobilization Protocol)に基づく離床プロトコールにより、合併症の予防、早期退院を目指した周術期管理を行っていることである。
- 早期離床プログラム(Early Mobilization Protocol)は外科手術後に一般的に採用されている方法で、手術の翌日から立って歩くという方法であるが、「超」早期離床プログラムは、これを手術当日、午前の手術であれば午後、午後の手術であれば夕方~夜に行う方法で、食事摂取やドレーン所見の評価を早いタイミングで行い、苦痛の早期軽減、排痰の促進などから合併症を予防する。多くの患者さんでは、手術当日の夜には点滴や排尿用チューブ、ドレーンなどのルート類のほとんどが除去され、結果的に早期退院を実現している。
- 胸腔鏡・ロボット手術の標準的な経過では、1~2日前入院、手術当日に食事摂取と離床を開始、当日または1日目にドレーン抜去、3~4日目(中央値で肺葉切除・区域切除では4日、部分切除では3日)に退院。

- 胸腔鏡・ロボット手術の術後回復は早く、数日で退院できることがほとんどであるが、ひとつ、退院後に注意していただきたいことは、ポート(小孔)が浴槽につかる入浴はしないでほしいということ。シャワーやせっけんで創部を洗うことは問題がないが、湯につかると水圧で胸部に作成したポート(小孔)から湯を胸腔内に吸い込むことがあり、重篤かつ危険なのでしないこと。
- さまざまな手術を行っているため、拡大手術や合併症リスクの高い患者さんでは上記と異なる経過となりうる。状態、手術の内容など、さまざまなバランスを考慮して対応している。合併症を起こさず、安全かつ早々に社会復帰していただけることを目標にしている。
低肺機能患者さんの周術期呼吸リハビリテーション
- 肺がんにかかる患者さんには、喫煙、環境因子、他疾患などさまざまな要因で、肺気腫や肺線維症などが併存して肺機能が十分でない方も多くおられる。このような低肺機能患者さんに対し、当科では肺機能の程度に応じたリハビリを実施し、安全・確実に必要な手術が受けられる工夫を行っている。
- 軽度~中程度までの肺機能障害の患者さんでは、院内のリハビリテーション科チームと連携し、外来または入院で、手術までの期間、肺機能改善用デバイスを用いたり、リハビリテーション士による身体・呼吸リハビリを十分実施し、呼吸機能を再評価して安全な手術が実施できるように努めている。また手術直後から同様のリハビリ介入を行い、合併症を予防して、肺機能の早期回復が得られるように主治医・病棟・リハビリチーム全体で支援する。
- 重度の肺機能障害の患者さんでは、肺疾患管理と身体・呼吸リハビリテーション設備の充実したAOI名古屋病院(名古屋市東区)と連携して、通院あるいは入院していただき、専門的な呼吸リハビリを集中して受けていただき呼吸機能をできる限り向上させ手術に臨む。手術終了後は、院内チームによるリハビリ支援とともに、同病院への転院や外来通院でさらに呼吸リハビリを継続していただく方法もある。一見、肺手術が困難に思える患者さんでも、このような集中的リハビリ支援によって呼吸機能は驚くほど改善し、必要な治療が受けられるようになる。
- 低肺機能の場合、吸入薬療法の工夫や、肺機能を温存する区域切除や部分切除を精度高く実施していくことは言うまでもなく重要で、例えば上記の肺マーキング技術によって、必要最小限の肺切除が可能になる。
患者さんへ
私たちは、親しみやすく相談しやすい 「胸部腫瘍の相談窓口」 を目指しています。患者さんからは本当にさまざまなご相談をいただきます。たとえば・・・
- 「健診レントゲンで異常を指摘された。心配で仕方がない」
- 「手術をするかどうかはわからないけれども、話を聞いてみたい」
- 「ほかの施設で手術のお話が出ているが、本当に手術が必要だろうか・・・」
- 「ほかの施設で治療をお話しているが、不安がある・・・」
- 「手術がいいのか、抗がん剤がいいのか、放射線がいいのか、選んでくださいと言われたが,そう言われても、わからない・・・」
- 「高齢、肺機能が低い、進行した病態、治療できるだろうか・・・」
- 「手術を短い入院期間でやってほしい」
- 「術後はすぐに仕事に復帰したい」
- 「手術だけはしたくない・・・」
- 「ほかの施設で手術は無理だと言われた、でも手術をやってほしい・・・」
- 「進行がんで治療は不可能と言われている・・・」
- 「手術とは関係のないことでも診てもらえるだろうか・・・」
- 「家族のことも相談したい・・・」
- ・・・さまざま・・・。
このようなご相談・お気持ちにできるかぎりお応えできますよう、エビデンスと経験、個別の工夫から、一緒にじっくりと考え、難しい病態であっても、当科に受診してよかったと感じていただけるよう、工夫して一生懸命に最善策を考えてまいります。
胸部の病気・胸部の腫瘍(肺がん、ほかの部位のがんの肺や胸部への転移、縦隔腫瘍、さまざまな胸部の腫瘍など)について、なんらかの悩みがありましたら、遠慮なく、気軽に私たちにご相談ください。これまでの診療情報があればご相談しやすいですが、そうでなくても対応しています。お急ぎであれば、当科ではいつでも、どの曜日でも、当日飛び込み初診の患者さんにも対応させていただきます。
連携医療機関の先生方へ
当科は、親しみやすく相談しやすい・連携しやすい胸部腫瘍外科センターを目指しており、「胸部腫瘍の相談窓口」としても役割を果たしたいと考えます。個々の患者さんからは、上記のように、「手術をするかどうかはわからないけれども,まず話を聞いてみたい」、「ほかの施設で手術のお話が出ているが、がんセンターでも相談してみたい」、「手術がいいのか、抗がん剤がいいのか、放射線がいいのか、わからなくなっている」などなど、様々なご相談をいただきます。特に検診で発見される小型肺病変の対応は最も多いご相談のひとつで、すぐに治療・手術を必要とするのかどうかは専門家でも判断が難しく、患者さんと先生方も十分に納得いただけるような方針を考察させていただきます。連携医療機関の先生方におかれましては、肺・縦隔・胸部腫瘍性疾患を疑う患者さんがおられましたら、レントゲン1枚の異常などでも、遠慮なくご相談・ご紹介いただければ幸いです。当科に受診してよかったと感じていただけるよう、外科治療を要するかどうかには関係なく、気軽にご相談いただけましたら、必要な診療科への橋渡しを含めて最善の対応を考察させていただきます。
愛知県がんセンター呼吸器外科部をどうぞよろしくお願い申し上げます。
【参考】 がん登録全国データによる成績
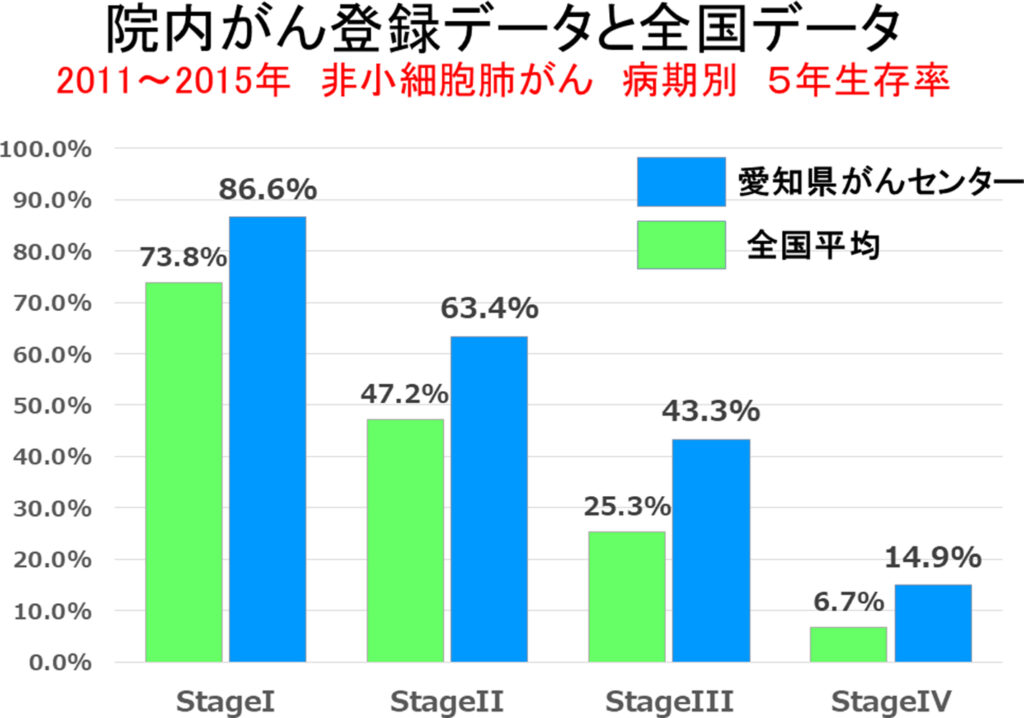
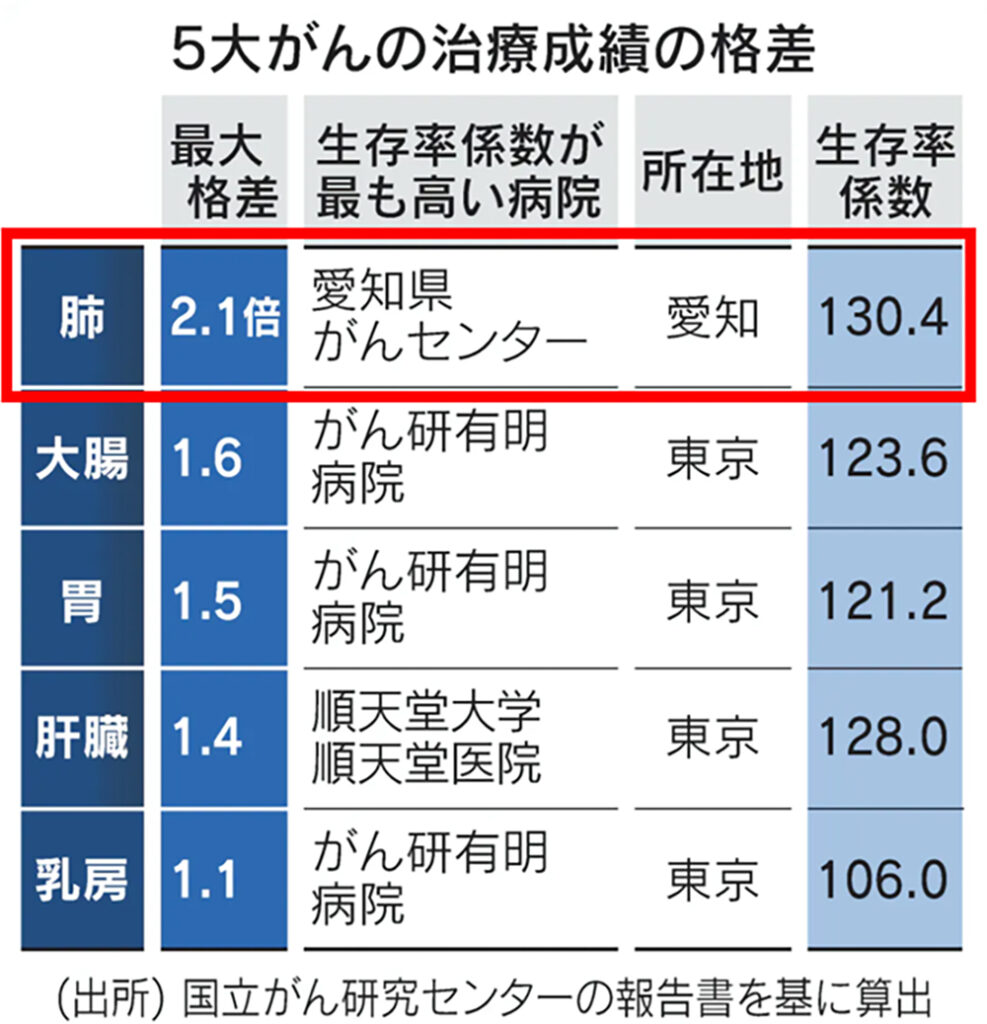
「院内がん登録全国集計」データからみた5年生存率(全国850施設(愛知県内28施設含む)、2011~2015年,非小細胞肺癌、病期別データ)。当センターに受診される患者さんの背景として、重篤な心・腎疾患を並存症とする患者さんがおられないことなどの条件が関係すると考えられるが、当センターが患者さんへ提供しうるアウトカムのひとつを示している。
診療内容(補足、これまでのホームページより)
診療の特徴
1. 治療方針をカンファレンスで決定する
治療方針の決定
週1回呼吸器内科、呼吸器外科、放射線診断部、放射線治療部とともにカンファレンスを行い、組織型、病期、患者さんの生理的機能を考慮して、治療方針を決定しています。何が標準的とされる治療で、何が先進的な研究的治療なのかを十分明確に説明した上で、患者さんの同意を得て最終方針を決めています。
治療方法の概要
- 外科療法
手術でがんを切除する治療 - 放射線療法(放射線治療部)
(局所治療法の選択は、外科・放射線治療科両科で相談できます。)放射線をがんにあてて腫瘍細胞を死滅させる通常照射から、ピンポイント照射、気管支の内部からの照射など、病状によって照射方法は異なります。 - ラジオ派焼灼治療(放射線治療部)
がんに熱を加えることによって腫瘍細胞を破壊させる治療方法です。多発肺がんの場合、肺機能を考えて手術と併用する場合もあります。 - 化学療法(呼吸器内科部)
抗がん剤・分子標的薬・免疫などの薬剤で腫瘍の縮小をはかる治療です。 - 集学的治療
上記の治療を複数組み合わせた治療:例えば化学療法と手術や、化学療法と放射線治療を同時もしくは継続して行う治療など、各所臨床研究に協力しています。
肺がん・治療方針
非小細胞肺癌と小細胞肺癌で治療方針が異なります。
| 臨床病期(進行度) | 治療方針 |
|---|---|
| l | 手術単独、手術+化学療法 |
| ll | 手術+化学療法 |
| lll | 手術+化学療法 術前化学療法+手術 化学療法+放射線療法 |
| Lv | 化学療法、分子標的治療、免疫チェックポイント阻害薬 |
| 再発症例 | 手術、化学療法、免疫チェックポイント阻害薬、放射線療法 組み合わせ |
基本的に非小細胞肺がんではI、Ii期およびIiia期の一部、小細胞肺がんではⅠ期を完全切除の適応としています。Iiia期のうち、切除可能な縦隔リンパ節単発転移症例(N2)は手術、多発の場合は症例によっては術前放射線化学療法の後に手術を行う等、集学的な治療を行っています。
2. 早期肺がん
早期肺がん・区域切除
2.0cm以下の小さな腫瘍については、肺葉のうち腫瘍から十分離れた部分は温存でき、区域切除や部分切除で肺がんの根治性を十分に保つことができる可能性が最近の研究で報告されています。
当院からもデータを発表いたしました。
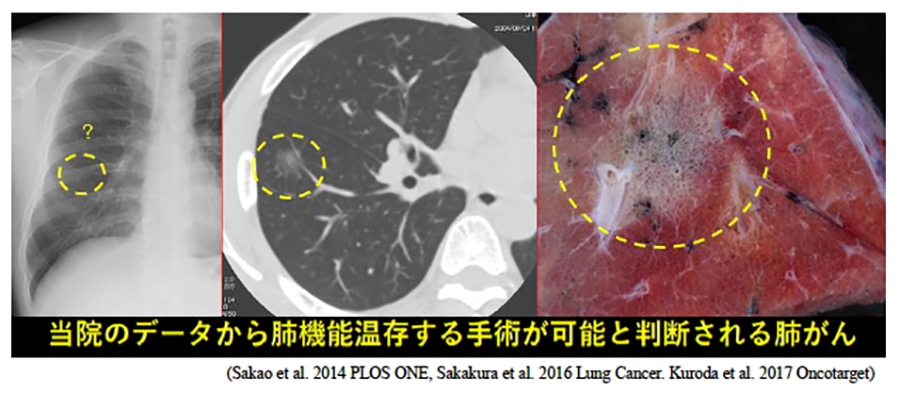
早期肺がん・胸腔鏡下区域切除の実際
一般的には現在でも技術的困難さから区域切除は開胸手術で行うことが多いのですが、我々はこの縮小手術(区域切除)を完全胸腔鏡下手術で300以上の手術経験がございます。
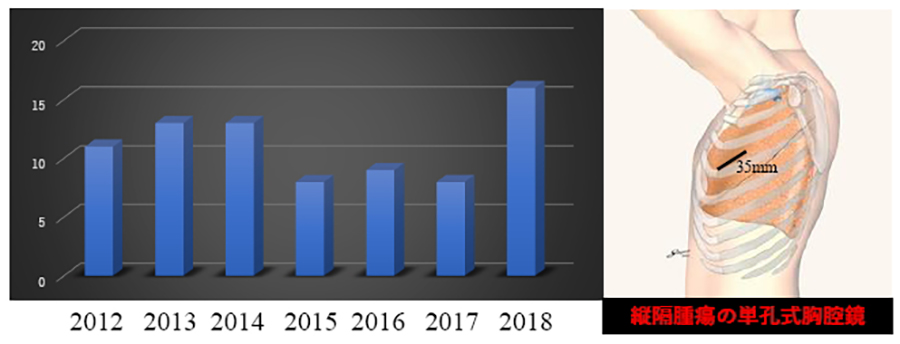
2018年から単孔式区域切除(創部3.5cm)を導入しました。
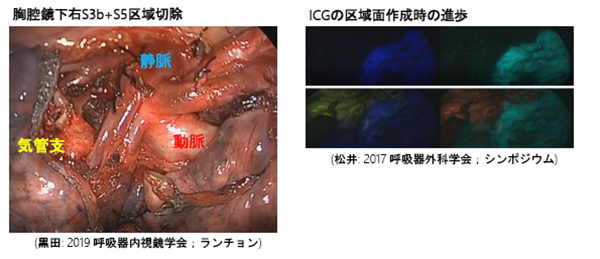
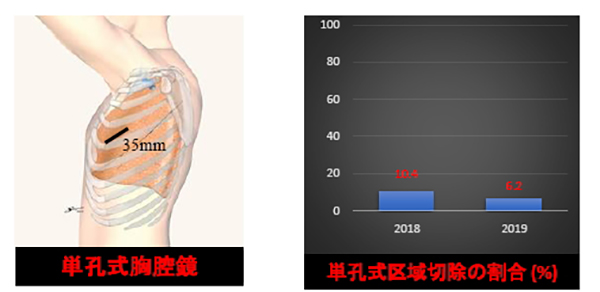
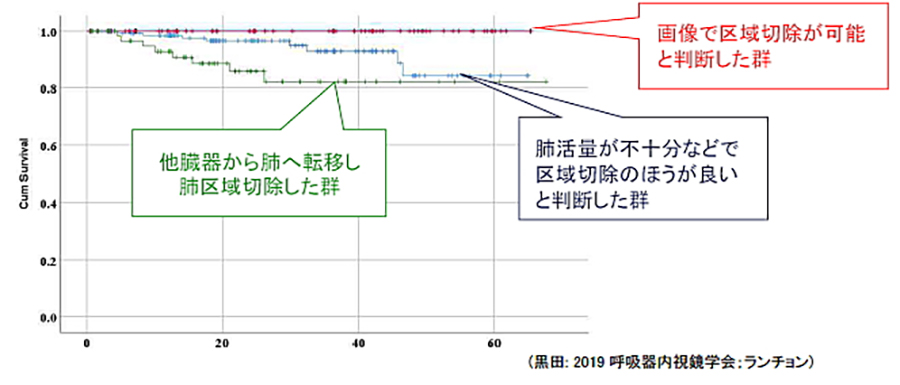
早期肺がん・区域切除の治療成績
2013年からの当院で胸腔鏡区域切除後の治療成績です。
画像上当院のデータに照らし合わせて、区域切除でよいとカンファレンスで判断した3年生存率100%と良好です。
他臓器の肺がん転移や呼吸機能など区域切除しかできなかった患者さんでも3年80%の治療成績がございます。
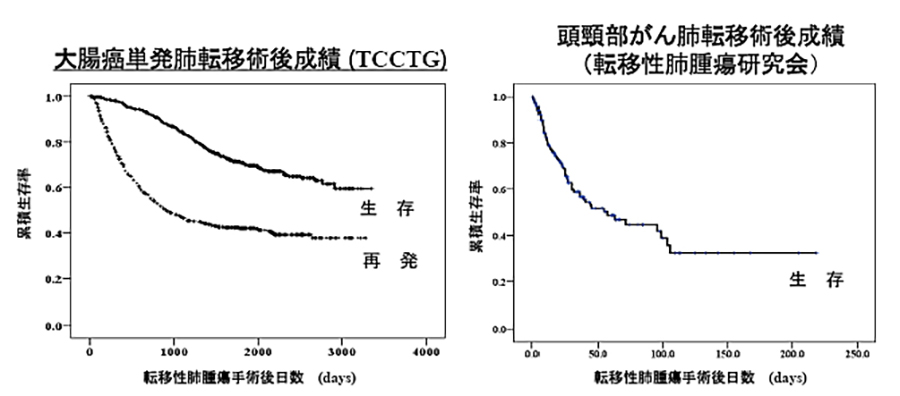
転移性肺腫瘍・治療成績
他施設共同研究に積極的に参加しています。
- 転移性肺腫瘍研究会における多施設共同コホート研究
- Oxaliplatinが本邦に導入された後の大腸癌肺転移症例に対する肺転移切除の意義を検討する多施設後ろ向き臨床研究
(特定非営利活動法人(NPO)つくばがん臨床試験グループ(Tsukuba Cancer Clinical Trial Group: Tcctg))
3. 肺浸潤がん:標準的治療(肺葉切除+縦隔リンパ節郭清)、アプローチ(胸腔鏡手術やロボット手術)
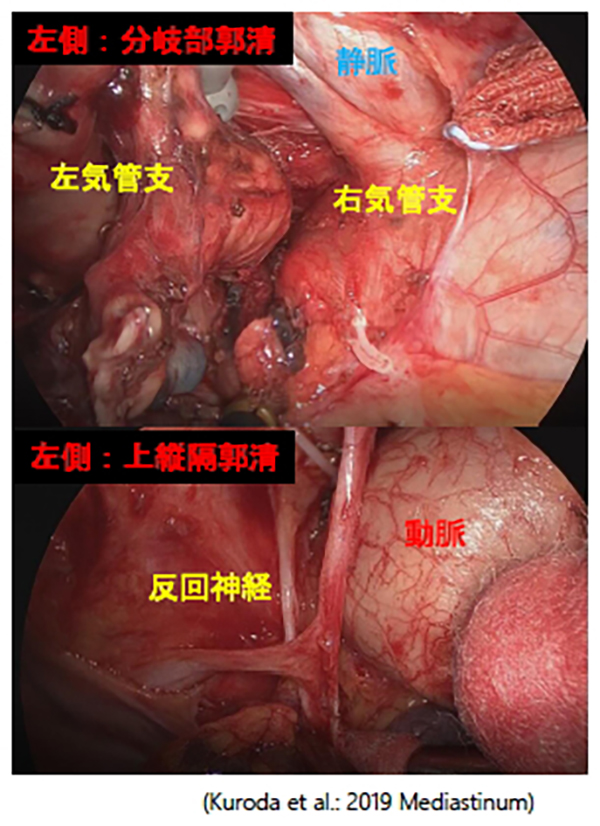
胸腔鏡下肺葉切除+縦隔リンパ節郭清
進行肺がん(他臓器の合併切除や気管支形成術などが必要な場合)や病期Ⅰ期であっても画像上リンパ節や遠隔転移しやすいと予測されるものに対する手術は、開胸手術を基本としていましたが、胸腔鏡で施行しています。
そのような肺がんに対しては、完全切除と縦隔リンパ節の徹底した郭清(手術する側と反対側の気管支第一分岐部にあるリンパ節までの郭清+すべてのリンパ節を連続してつなげる郭清)を重視した治療方法を行っています。
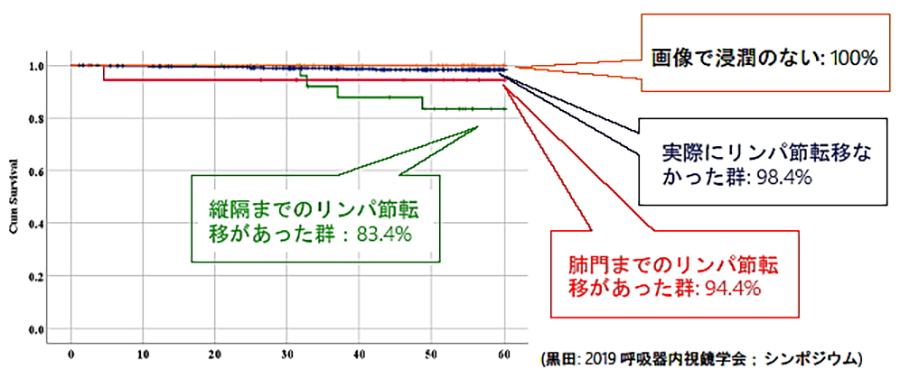
縦隔リンパ節郭清の治療成績
縦隔リンパ節を積極的に廓清することによって、正確な病期診断を行うと同時に廓清したはずの縦隔リンパ節への局所再発を防ぎ、手術成績の向上を目指しています。
2009年~2013年がん研有明病院(同じ対面式)と当院の術前画像でリンパ節転移がないと判断した肺がん約600名の胸腔鏡下肺葉切除+縦隔リンパ節郭清の治療成績(5年生存率)です。経験と十分な郭清が治療成績につながる可能性が示唆されました。
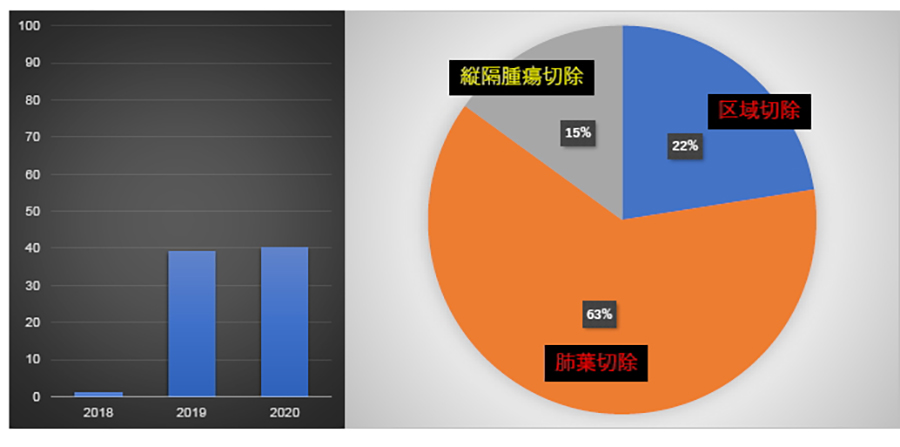
ロボット支援手術
- 肺がんに対しても保険診療で治療を受けることができます。
- 当院では胸腔鏡と同じ視野のロボット支援手術を施行しています。
呼吸器外科領域におけるロボット支援下手術は2018年4月に保険収載されました。これを受けて当科では、ロボット手術を2019年より本格導入しており、2019年1月~10月には、肺腫瘍22例、縦隔腫瘍10例を行いました
他科との手術枠の関係で件数は微増ですが、肺葉切除+区域切除は、74%から85%と割合が増えています。
縦隔腫瘍(ロボット支援手術や単孔式胸腔鏡)
縦隔は、左右の肺に挟まれた空間で、心臓、大血管、気管気管支、食道、胸腺などの臓器が存在する場所を指します。
縦隔腫瘍の中で最も多いものは胸腺腫で、およそ40%を占めます。
神経原性腫瘍(約15%)、先天性嚢胞(約15%)、胚細胞性腫瘍(約10%)がこれに続きます。
4. 進行がん:治験の積極的な導入
治験
2021年4月現在、当科では3課題が登録可能な治験として稼働しています。
進行肺がんにおいては免疫治療の位置づけが大きくなってきております。
術前のニボルマブ治療の優れた効果が報告されたことは記憶に新しいと思いますが、近年周術期治療のオプションとして様々なPd-1/L1阻害薬の開発が進んでいます。
当院ではそういったPd-1/L1阻害薬の治験に積極的に取り組んでおり、治験を通じてがん治療の進歩に少しでも貢献できるよう尽力しております。
治験(術前化学療法)
- 抗Pd-1抗体(Nivolumab)+化学療法
早期Nsclc患者を対象にニボルマブ及びイピリムマブとプラチナダブレットによる化学療法を比較するランダム化オープンラベル第Iii相試験 Ca209816 - 抗Pd-1抗体(Pembrolizumab)+化学療法
Iib期またはIiia期の切除可能非小細胞肺癌に対する周術期療法としてMk-3475併用または非併用のプラチナ製剤併用化学療法を比較する試験(Keynote671)
治験(術後補助化学療法)
- 術後補助化学療法後のIl-1β阻害薬による地固め治療
Ajcc/Uicc第8版ステージIi-Iia及びIiib(最大腫瘍径5cm超、リンパ節転移N2)非小細胞肺がんの完全切除(R0)を受けた成人患者を対象に術後補助化学療法としてカナキヌマブの投与をフラセボと比較し有効性及び安全性を検討する第Iii相、他施設共同、無作為化、二重盲検、プラセボ対照試験
5. 早期離床・早期退院
早期離床
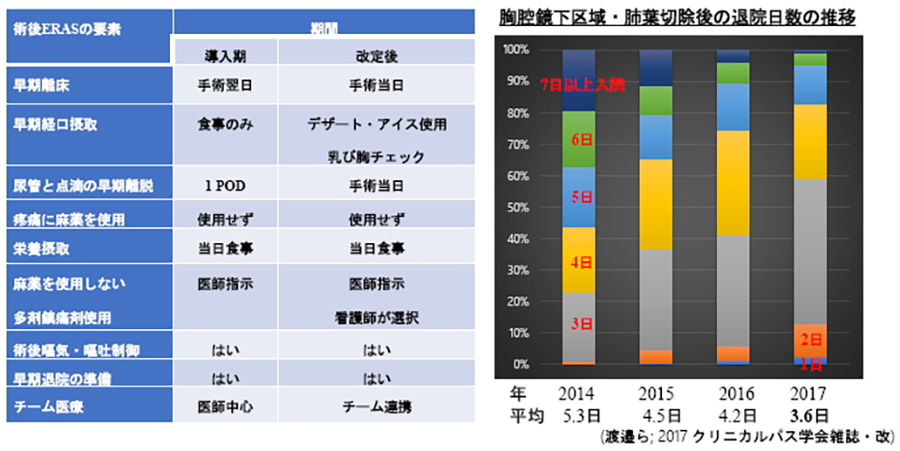
2005年に発表されたEras(Enヘクタールnced Recovery After Surgery)の結腸がんに対する術後回復促進プログラムが、様々ながんに対する包括的プロトコールとして応用されることによって、手術における安全性向上、術後合併症の軽減、早期回復、術後在院日数の短縮、コスト低減に貢献してきました。
2013年から胸腔鏡手術の独自の術後回復プログラムを看護部と協力して作成し、改良を重ねた結果、2017年は術後入院期間は平均3月6日と短縮し、2018~2019年は術後平均2月8日で退院となっています。
6. がん遺伝子検索・Pd-L1測定・新しい抗原の探索(研究)
遺伝子検査と免疫チェックポイントの測定
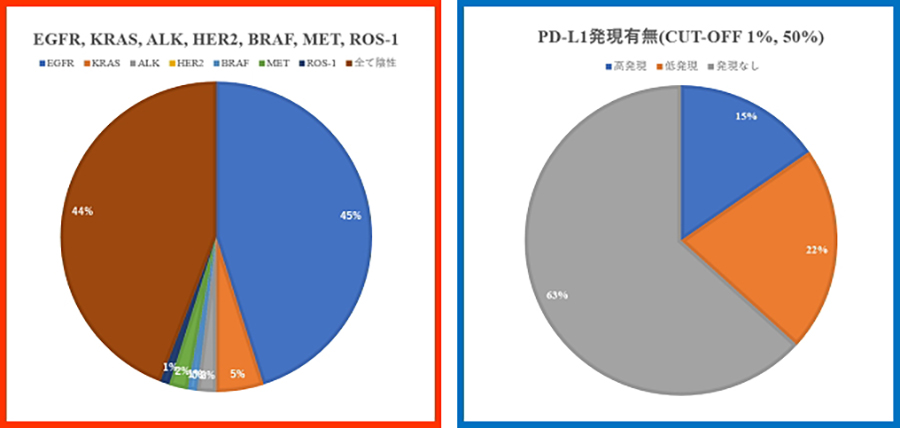
遺伝子病理診断部:術後治療や再発後治療を早くに開始できるように手術標本から遺伝子とPdl-1発現を全例測定しています。
新しいがん抗原の探索
特に局所進行がんや再発がんに対し、治験だけでなく、研究所(腫瘍免疫制御トランスレーショナルリサーチ分野)と共同で、腫瘍細胞の遺伝子変異の結果に伴う新生抗原(ネオアンチゲン)を可能な限り探索しています。元来体内にない抗原であり、抗原性が高いと考えられ今後の治療への可能性を研究しています。
肺がん・治療成績
さらなる成績向上のために以下の工夫をしています。
- 画像診断の進歩による早期症例の増加と手術不適応症例の排除
- リンパ節郭清の徹底による正確なステージング
- 手術の安全性の向上による手術関連死亡の減少
- 手術標本から遺伝子検査と免疫チェックポイント受容体の測定
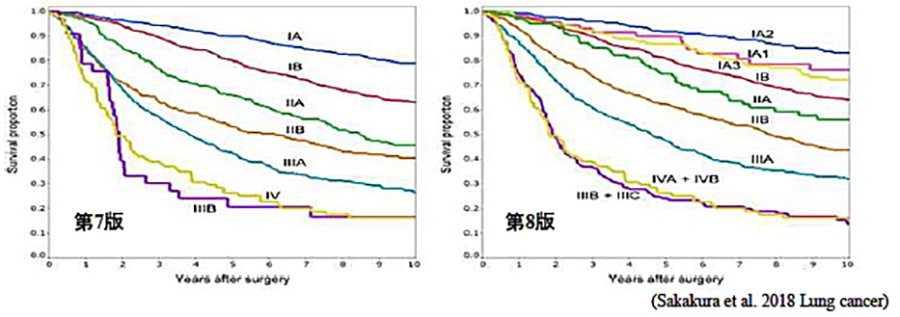
1991年からの当院で手術後の治療成績で、1991年以降、五年生存率はI期で72→79→88%、他の病気でも同様の予後の改善が認められます。
スタッフ紹介
日本呼吸器外科学会 専門医・評議員
日本胸部外科学会 評議員
日本肺癌学会 評議員
日本ロボット外科学会 専門医・呼吸器領域ロボット手術プロクター(指導医)ライセンス取得者
胸腔鏡安全技術認定医
がん治療認定医機構がん治療認定医
臨床研修指導医
緩和ケア研修会 修了
医学博士
日本呼吸器外科学会 専門医
Intuitive Surgical社 da Vinci術者認定資格
日本がん治療認定医機構 がん治療認定医
肺がんCT検診認定機構 肺がんCT検診認定医
胸腔鏡安全技術認定医
緩和ケア研修会 修了
臨床研修指導医
医学博士
呼吸器外科学会 専門医
胸腔鏡安全技術認定医
da Vinci術者認定資格
緩和ケア研修会 修了
医学博士
da Vinci術者認定資格
緩和ケア研修会終了
医学博士
日本呼吸器外科学会 専門医 評議員
胸腔鏡安全技術認定医
内視鏡外科学会技術認定医 評議員
日本呼吸器学会専門医 指導医
Intuitive Surgical社 da Vinci術者資格
日本がん治療認定医機構 がん治療認定医
肺がんCT検診認定医
緩和ケア研修会修了
臨床研修指導医
da Vinci術者認定資格
外来診療担当医
| 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|
| 則竹 | 松井 | 坂倉 | 鈴木(聡) | 瀬戸 |

